Tratamiento específico para COVID-19
– Indicación de prueba diagnóstica. Dado el riego especial de algunos grupos pediátricos, la AEP recomienda realizar el test diagnóstico para SARS-CoV2 y, en caso de positividad, valorar la necesidad de tratamiento antiviral precoz e ingreso hospitalario.
– Tratamiento antiviral: Lopinavir/ritonavir (Kaletraâ)
– En los grupos pediátricos de riesgo la AEP recomienda, siguiendo las recomendaciones del Ministerio de Sanidad, iniciar el tratamiento antiviral en caso de positividad de la prueba diagnóstica y incluso en los con clínica leve
(fiebre, síntomas respiratorios). Las dosis de lopinavir/ritonavir se indican en la ficha técnica según el peso (ver documentos adjuntos). Los antivirales lopinavir y ritonavir son inhibidores de la isoforma CYP3A del P450. Dadas las comorbididades que tienen los pacientes con EIM muchas veces polimedicados, es imprescindible consultar la ficha técnica para evitar interacciones con fármacos cuyo aclaramiento depende en gran medida del CYP3A y para los que un aumento en las concentraciones plasmáticas esté asociado con efectos graves.
La gravedad y la progresión de la enfermedad se realizará por su pediatra de Atención Primaria según los protocolos establecidos para los casos leves, sin necesidad de confirmación microbiológica.
– En caso de infecciones graves, valorar tratamiento con Remdesivir. Se puede solicitar como uso compasivo a la AEMPS, mediante el formulario correspondiente. Es un fármaco de uso hospitalario.
– Tratamiento inmunomodulador (anticuerpos anti-Il6). Basado en la experiencia del síndrome de liberación de citoquinas y ante un cuadro similar en los pacientes con COVID 19, se han tratado alrededor de 500 pacientes con tocilizumab (anticuerpo anti-IL6) en China, con resultados esperanzadores en algunos casos a falta de una evidencia científica rigurosa. Ante su potencial utilidad en esta situación, la AEMPS ha publicado los criterios
de inclusión y exclusión para el uso de tocilizumab3
– Otras opciones para valorar
– Corticoides sistémicos. No hay datos que evalúen la eficacia de los corticoides sistémicos en COVID-19. Sin embargo, hay que destacar que en pacientes metabólicos el uso de corticoides sistémicos puede desencadenar crisis
metabólicas, por lo que se deberían utilizar en casos muy seleccionado y dependiendo del defecto metabólico.
– En caso de infección moderada-grave, se valorará tratamiento con asociar al tratamiento IFN-β1b subcutáneo.
– En los pacientes adultos hay varios estudios en marcha que están evaluando el tratamiento con Cloroquina/Hidroxicloroquina. A día de hoy, a falta de recomendaciones específicas para pacientes pediátricos, este tratamiento se
debería indicar en casos moderados-graves con afectación respiratoria baja.
– Régimen de emergencia en situaciones de riesgo
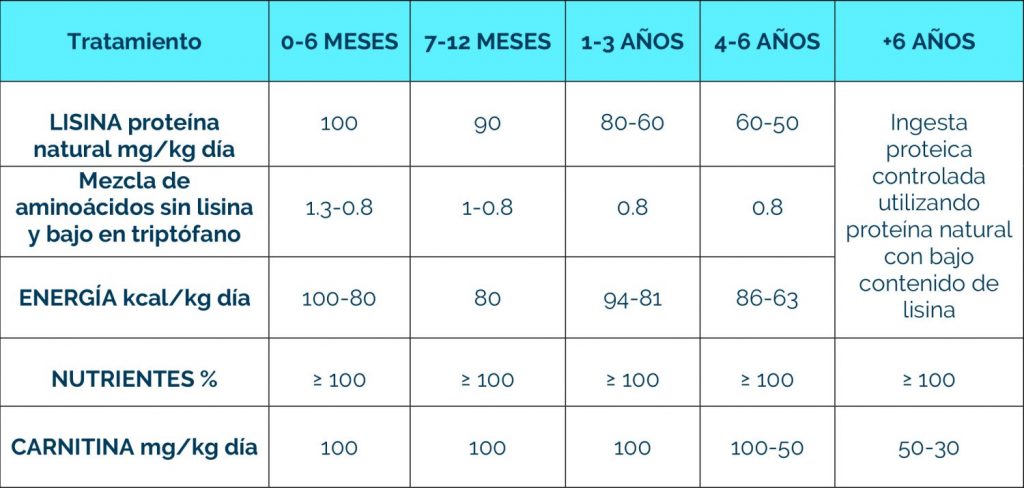
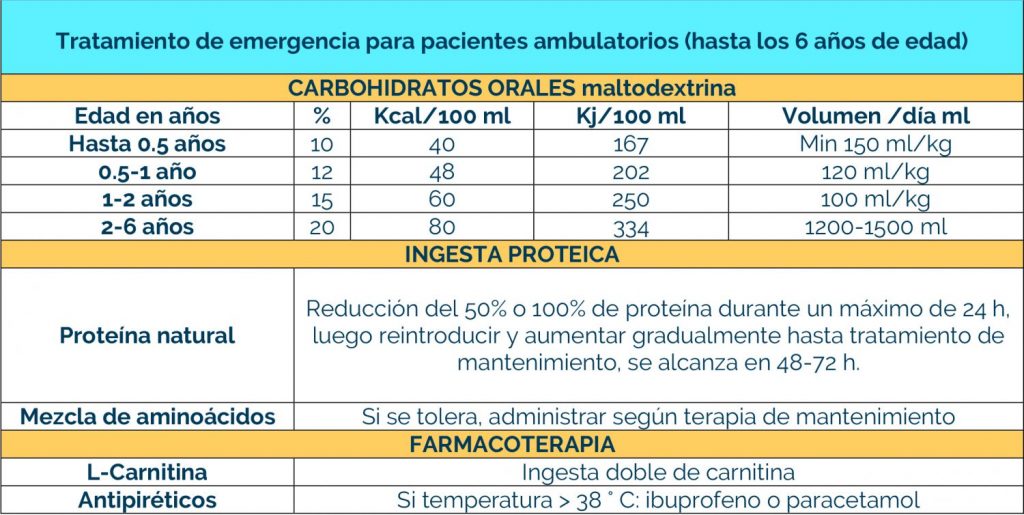
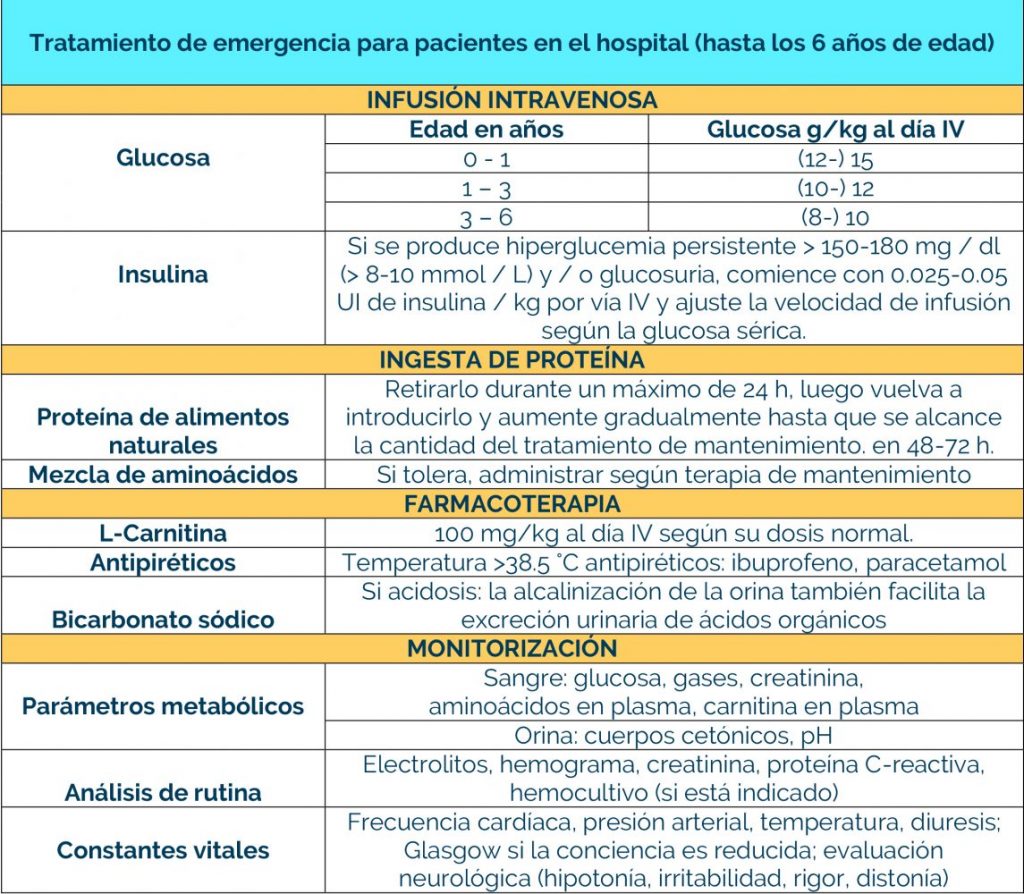
El manejo de los EIM supone realizar cambios dietéticos y/o farmacológicos según el estado de los pacientes. Las infecciones aumentan riesgo para descompensación y crisis metabólica, lo que genera un riesgo importante, por lo que hay que aplicar unas recomendaciones especiales según cada defecto metabólico.
Es imprescindible contactar con el centro de referencia para el manejo conjunto. Para los procedimientos en situaciones de riesgo, remitimos a los protocolos de la AECOM (https://ae3com.eu/recursos/)